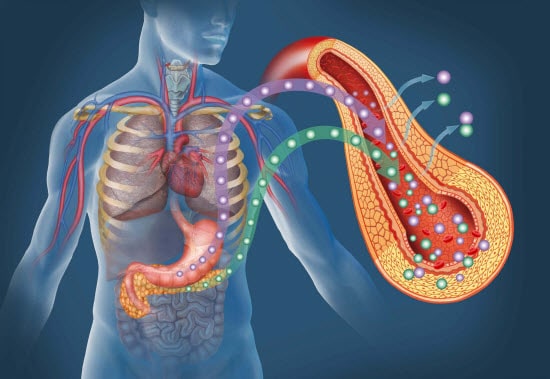
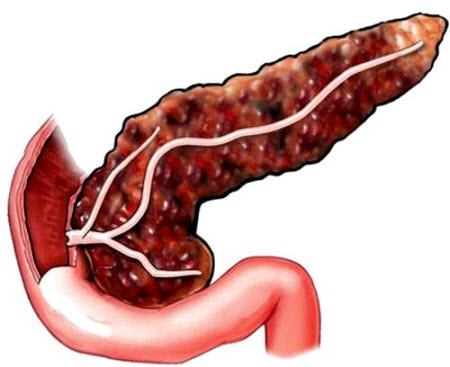
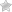Лапароскопічна операція підшлункової залози у колишні часи проводилась з діагностичною метою для визначення ракових клітин в органі. Протягом останніх 15 років лапароскопія стала застосовуватися також для того, щоб висікти змертвілі тканини, дренувати псевдокисты і знищити новоутворення. У середньому процедура займає близько трьох годин.
Зміст статті
Показання для лапароскопії підшлункової залози
 Показаннями для проведення лапароскопічної операції на підшлунковій залозі є:
Показаннями для проведення лапароскопічної операції на підшлунковій залозі є:
- Необхідність якісної діагностики органу;
- Часткове або всебічний омертвляння підшлункової залози при гострому нападі панкреатичної хвороби;
- Формування новоутворень доброякісної або злоякісної етіології при хронічній формі панкреатиту.
Лапароскопія – сучасний метод діагностики, переваги якого роблять процедуру виправданою:
- Безболісність;
- Точність дослідження;
- Швидка реабілітація;
- Відсутність шрамів.
Попередня діагностика і підготовка перед лапароскопією
Перед лапароскопічним операційним втручанням необхідні наступні види лабораторних і інструментальних методів дослідження:
- Загальний аналіз крові;
- Біохімія крові;
- Комп’ютерна томографія;
- Магнітнорезонансна томографія;
- Ангіографія;
- Біопсія.
Отримавши результати, лікуючий лікар виносить рішення щодо доцільності проведення лапароскопії. Їм буде складено детальний план процедури і того, що необхідно зробити безпосередньо перед операцією:
- Візуальна діагностика, яка необхідна для точного визначення анатомічної структури підшлункової залози.
- Біохімічний аналіз крові для встановлення наявності новоутворення залежно від гормонів.
- Комп’ютерна томографія органу, що покликаний вибрати оптимальне місце доступу до підшлункової залозі в ході операції.
- Ультразвукова діагностика укупі з біопсією.
- Здача тестів на онкомаркери.
Особливості лапароскопії підшлункової залози
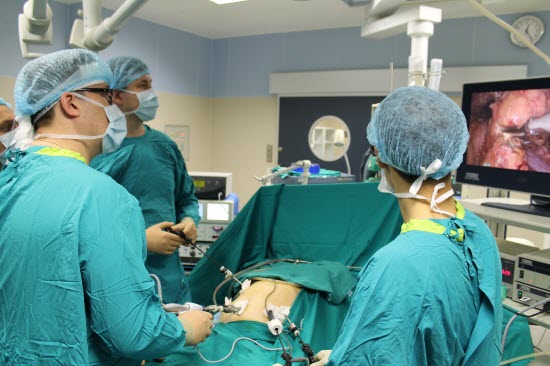 Процедуру проводять з знеболенням, тому протягом операції хворий не відчуває болісних відчуттів. Першим ділом пацієнту надають попередню медикаментозну підготовку до загальної анестезії та хірургічного втручання, а після доставляють в операційний зал на каталці. Переклавши хворого на стіл хірурга, починають введення наркозу. Обов’язковою є інтубація трахеї, зробивши яку переходять до эндотрахеальному наркозу.
Процедуру проводять з знеболенням, тому протягом операції хворий не відчуває болісних відчуттів. Першим ділом пацієнту надають попередню медикаментозну підготовку до загальної анестезії та хірургічного втручання, а після доставляють в операційний зал на каталці. Переклавши хворого на стіл хірурга, починають введення наркозу. Обов’язковою є інтубація трахеї, зробивши яку переходять до эндотрахеальному наркозу.
Для попередження тромбофлебіту на ноги пацієнта прикріплюють датчики переривчастою компресії. Після знезараження передньої стінки живота навколо прикладають стерильну білизну. Для введення інструментів в черевну порожнину здійснюють маленький розріз. Завершивши висічення змертвілих ділянок або видалення пухлини, апарат акуратно витягують. Розріз зашивають. Встановлюють хірургічний інструмент – троакар, який призначений для проколювання черевної порожнини при необхідності вивільнення води або газів.
Відразу після закінчення хірургічного втручання пацієнт направляється у відділення інтенсивної терапії. Там він перебуває до настання стабільного стану. Залежно від індивідуальних особливостей перебігу захворювання після його переводять у палату абдомінальної хірургії або ж загальне відділення.
При виписці з медичної установи рекомендовано спостереження, а також профілактичне лікування, яке складається з спеціалізованої дієти, корекції харчування і способу життя.