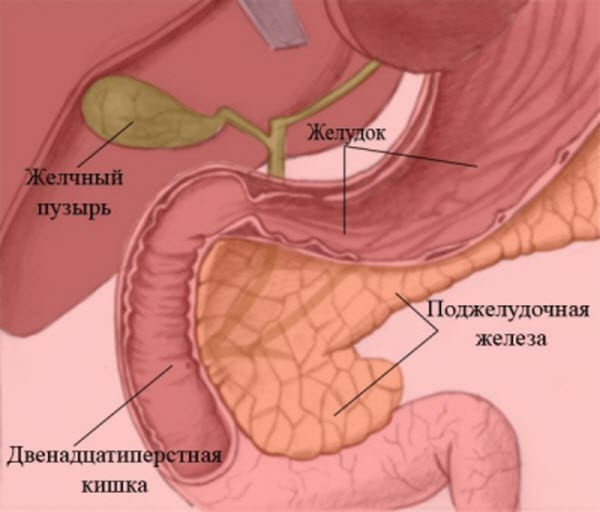
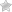За вироблення ферментів, які здійснюють процес травлення, і синтез інсуліну відповідає в організмі людини підшлункова залоза. Діагностика стану та виявлення на ранніх порах патологій дозволяють запобігти серйозні захворювання. Недостатньо знати симптоми, щоб поставити діагноз. Важливо своєчасно підкріпити ознаки нездужань аналізами та дослідженнями.
Діагностика підшлункової залози при панкреатиті
 Перекуси на льоту фастфудом, захоплення алкоголем, стреси, спадкова схильність і захворювання травної системи – один з цих факторів або сукупність декількох можуть призвести до запального процесу в підшлунковій залозі – панкреатичної хвороби.
Перекуси на льоту фастфудом, захоплення алкоголем, стреси, спадкова схильність і захворювання травної системи – один з цих факторів або сукупність декількох можуть призвести до запального процесу в підшлунковій залозі – панкреатичної хвороби.
Розпізнати це захворювання не так вже й просто, адже більшість симптомів панкреатиту досить універсальні: нудоту можна писати на отруєння, підвищену температуру – на застуду, а болі в животі – на неправильне харчування та ін.
Однак насправді за підозрами на нешкідливі, здавалося б, причини нездужання, можуть ховатися більш небезпечні для здоров’я недуги: гастрит, виразка, апендицит, панкреатит та інші.
Діагностика запалення підшлункової залози починається з огляду у лікаря-гастроентеролога. Доктор опитає вас на наявність скарг, докладно розпитає про спосіб життя, генетики та харчуванні. Проведе пальпацію. Випише направлення на аналізи:
- На запальний процес вкажуть підвищені лейкоцити і ШОЕ в загальному клінічному аналізі крові.
- Про гострому перебігу захворювання розкажуть завищені показники біохімії ферментів у крові.
- Аналіз крові на цукор покликаний підтвердити порушення в продукуванні інсуліну, про що буде свідчити надлишкова глюкоза.
- За допомогою аналізу сечі вдасться з’ясувати рівень ферменту амілази, відхилення в більшу сторону від норми якого є висока ймовірність запалення підшлункової.
- Аналіз калу покаже наскільки засвоюється надійшла їжа і розщеплюється. Оцінюється характер стільця, колір, консистенція, запах і пр.
Крім клінічних аналізів для визначення діагнозу панкреатит звертаються також до:
- Ультразвукової діагностики черевних органів, завдяки якій можна розглянути структуру залози, розмір та стан суміжних органів.
- ЕГДС допоможе зрозуміти наскільки постраждали шлунок і дванадцятипала кишка в ході запального процесу.
- Рентген черевної порожнини обов’язковий при підозрах на конкременти в протоках підшлункової і відкладення в них солей кальцію.
Відповідно до індивідуальної клінічної картиною на розсуд лікаря можуть бути проведені ПАБК-тест, комп’ютерна томографія, тест Лунда, холецістохолангіографія, секретин-холецистокининовый тест, ЕРХПГ і т. д.
За результатами обстеження ставиться діагноз і складається схема лікування. У більшості випадків про захворювання хворі дізнаються в умовах лікарні, куди потрапили з гострим панкреатитом. Весь жах полягає у високій ймовірності ускладнень і навіть летального результату. Хронічний панкреатит також підступний, і щоб не допустити його рецидивів і загострень, потрібно неухильно дотримуватися всі вимоги та рекомендації лікуючого лікаря.
Діагностика раку підшлункової залози
Пронкология – чума 21 століття, як її нерідко називають. Багато лікарі зовсім переконані, що рак хворіють всі, просто хтось не доживає до його прояви. Раніше групу ризику складали люди у віці, чий організм чинності років стає більш вразливим і ослаблений. Проте велика кількість різновидів даного захворювання та його безпринципність не щадить ні дітей, ні старих, ні жінок, ні чоловіків.
Не самый распространенный з видів онкології, але досить прогресуючий (кількість хворих ним зростає рік від року) – це рак підшлункової залози. Діагностика починається з звернення до спеціаліста-гастроентеролога. Лікар розпитає про причини занепокоєння і проведе пальпацію. Зазвичай опитування мало інформативний, а ось за допомогою промацування черевної порожнини можна виявити, що внутрішні органи збільшилися в розмірах: жовчний міхур, печінка, селезінка.
Якщо захворювання знаходиться на запущеній стадії, можлива черевна водянка (асцит).
З клінічних аналізів на онкологію вказують:
- Підвищення білірубіну.
- Збільшення показників ферментів: ліпази, амілази та ін
- Відхилення від норми в більшу сторону печінкових трансаміназ.
- Підвищений рівень жовчних кислот.
- Знижений показник білків (на пізній стадії).
Рентгенографічні та ультразвукові способи діагностики найбільш інформативні і вносять граничну ясність у клінічну картину:
- Комп’ютерна томографія.
- Магнітно-резонансна томографія.
- Ангіографія.
- Чреспеченочная холангіографія.
- Черезшкірна холангіографія.
Доброякісну або злоякісну природу новоутворення допомагає підтвердити або спростувати мікроскопічне дослідження фрагмента тканини – біопсія.
Незважаючи на несприятливий прогноз, потрібно прикладати всі зусилля і боротися за своє життя. Регулярні обстеження, правильний спосіб життя, збалансоване харчування – це відмінна профілактика більшості захворювань. Якщо щось турбує Вас, негайно вирушайте до лікаря.